La Ventilación Mecánica No Invasiva (VMNI) se desarrolló principalmente en los inicios del siglo XX mediante la aplicación de presión negativa con los “pulmones de acero”. Su desarrollo vino condicionado por la epidemia de poliomielitis que asoló a Europa y Estados Unidos. En los años 50 se inició el auge de la ventilación con presión positiva mediante la intubación orotraqueal y, finalmente, en las últimas décadas del siglo, la demostración de la eficacia de la aplicación de presión positiva en la vía aérea mediante mascarillas ha supuesto un importante avance en el tratamiento de la insuficiencia respiratoria, aguda y crónica, por métodos no invasivos.
El uso de la Ventilación Mecánica No Invasiva (VMNI) en unidades de hospitalización ha aumentado la complejidad de los pacientes ingresados en los servicios de Neumología. Para poder ofrecer unos cuidados de calidad, además de intentar conseguir la mayor comodidad física y psíquica de nuestros pacientes, se hace imprescindible conocer las bases y el manejo de la VMNI, así como los problemas asociados con la intención de prevenirlos.
La Ventilación Mecánica No Invasiva (VMNI) es una modalidad de soporte ventilatorio que permite incrementar la ventilación alveolar, manteniendo las vías respiratorias intactas. No precisa intubación endotraqueal ni traqueotomía, por lo que se evita el riesgo de neumonía.
El enfoque no invasivo de esta técnica permite conservar la deglución, la alimentación, el habla, la tos y el calentamiento fisiológico del aire y su humidificación.
La principal complicación de la ventilación mecánica no invasiva son las lesiones cutáneas que surgen de la presión prolongada de la mascarilla sobre la piel subyacente. ¿Cómo podemos prevenir las lesiones o úlceras por presión?
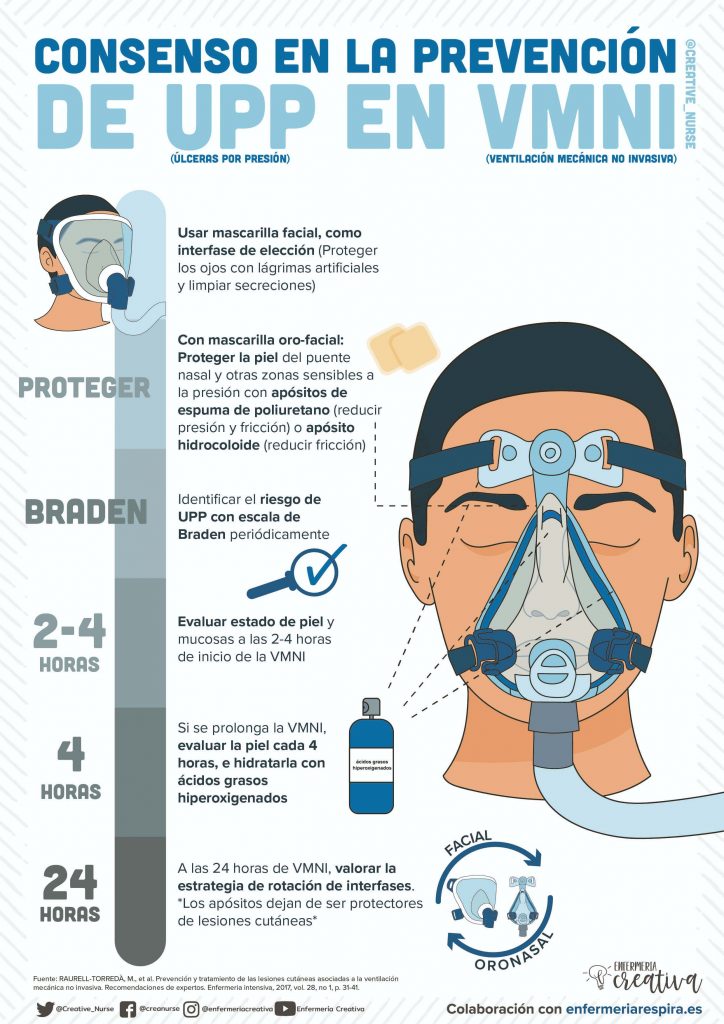
Cuidados del paciente:
Colocar al paciente incorporado 45º para facilitarle el trabajo respiratorio, disminuir el riesgo de aspiración y conseguir mayor volumen corriente; impide también que el abdomen comprima sobre el diafragma.
Identificar el riesgo de úlceras por presión (UPP) con la Escala de Braden periódicamente.
Realizar masaje facial en círculos con ácidos grasos hiperoxigenados para la prevención de úlceras por presión (UPP).
Hidratar las mucosas y colocar pomadas hidratantes hidrosolubles (ej.: pomada óculos epitelizante) en los labios, la nariz y la mucosa nasal, especialmente si se utiliza la mascarilla facial para mitigar la sequedad.
Proteger al menos el arco de la nariz con un apósito hidrocoloide o hidrocelular, para evitar que las presiones de la interfase provoquen UPP.
Si se prolonga la VMNI, evaluar la piel cada 4 horas, e hidratarla con ácidos grasos hiperoxigenados.
A las 24 horas de VMNI, valorar la estrategia de rotación de interfases. Los apósitos dejan de ser protectores de lesiones cutáneas.
Salvo que el paciente sea alopécico o tenga el pelo muy corto colocaremos un gorrito tipo quirúrgico para evitar las molestias de los sistemas de fi fijación que llevan velcro®.
Si el paciente no tiene dentadura propia, pero dispone de prótesis, debería colocársela para disminuir la cuantía de las fugas de aire.
Aplicar suavemente la máscara sobre la cara hasta que el paciente se encuentre cómodo y sincronizado con el ventilador.
En individuos muy angustiados se puede dejar que él mismo se aplique la mascarilla hasta que pierda el temor, mantener así entre uno y tres minutos al tiempo que empleamos refuerzo positivo con el paciente.
Colocar la interfase entre 2 personas (ej.: enfermera y auxiliar de enfermería), que se colocarán una a cada lado del enfermo. Primero se coloca el arnés por la parte posterior de la cabeza y, con el respirador funcionando, se posiciona la mascarilla en su lugar correspondiente, según sea nasal o facial, y después se van ajustando las correas del arnés a la cabeza del paciente hasta que queda la mascarilla bien acoplada.
Fuentes:
Hospital Universitario Central de Asturias
Enfermeriacreativa.com

Deja una respuesta