En el manejo de heridas crónicas —ya sean úlceras venosas, arteriales, pie diabético o lesiones por presión— muchas veces nos enfocamos en el apósito, en el antimicrobiano o en la tecnología más avanzada. Sin embargo, existe un principio fundamental que sigue siendo la piedra angular del tratamiento moderno: la adecuada preparación del lecho de la herida.
Sin un lecho preparado correctamente, incluso la mejor terapia puede fracasar.
¿Qué significa realmente preparar el lecho de la herida?
La preparación del lecho no es solo “limpiar” una herida. Es un enfoque estructurado que busca optimizar las condiciones biológicas locales para favorecer la cicatrización.
Este concepto fue sistematizado en el modelo TIME, ampliamente adoptado en la práctica clínica:
- T (Tissue): control del tejido no viable.
- I (Infection/Inflammation): control de la carga bacteriana y la inflamación.
- M (Moisture): equilibrio de la humedad.
- E (Edge): evaluación y estimulación de los bordes.
Este modelo permite abordar la herida de manera integral y no fragmentada.
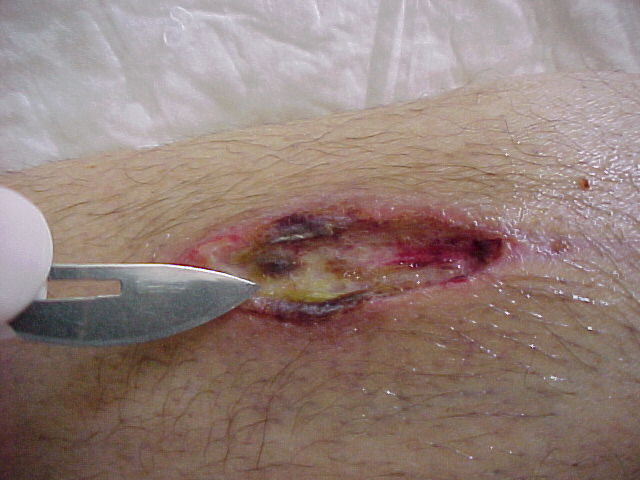
Control del tejido no viable: la importancia del desbridamiento
La presencia de tejido necrótico o esfacelos no solo retrasa la cicatrización, sino que actúa como un sustrato ideal para la proliferación bacteriana.
En Chile, como en muchos países, aún se observa en atención primaria la tendencia a cubrir sin antes evaluar la necesidad de desbridamiento.
Existen distintos tipos:
- Desbridamiento quirúrgico o cortante.
- Autolítico (mediante apósitos adecuados).
- Enzimático.
- Mecánico.
La elección dependerá del contexto clínico, perfusión vascular y recursos disponibles. En pacientes con enfermedad arterial periférica, por ejemplo, el desbridamiento agresivo puede ser riesgoso si no se ha evaluado previamente la perfusión.
El objetivo siempre es el mismo: exponer tejido viable que permita reiniciar la cascada de cicatrización.
Control de la infección y la inflamación
Una herida crónica no necesariamente está infectada, pero casi siempre presenta algún grado de biocarga aumentada o biofilm.
El biofilm es una comunidad bacteriana organizada que protege a los microorganismos y dificulta su erradicación. No se elimina únicamente con antibióticos sistémicos.
Aquí la preparación del lecho incluye:
- Limpieza efectiva.
- Desbridamiento periódico.
- Uso racional de antimicrobianos tópicos cuando están indicados.
- Evitar el uso indiscriminado de antibióticos sistémicos.
En el contexto chileno, donde la resistencia antimicrobiana es una preocupación creciente, el uso responsable de terapias tópicas es clave.
Equilibrio de la humedad: ni seco ni macerado
El concepto de cura en ambiente húmedo ha demostrado acelerar la epitelización en comparación con la exposición al aire.
Sin embargo, el exceso de humedad genera maceración, daño en la piel perilesional y aumento del riesgo infeccioso.
La correcta selección del apósito debe considerar:
- Cantidad de exudado.
- Localización.
- Estado de la piel circundante.
- Uso de terapia compresiva (en úlceras venosas).
Un error frecuente es mantener apósitos que no absorben adecuadamente, generando un microambiente perjudicial.
Preparar el lecho también significa proteger la piel alrededor.
Evaluación de los bordes: cuando la herida “no avanza”
Si una herida no muestra reducción de tamaño en 2 a 4 semanas, debemos cuestionarnos si realmente se ha preparado el lecho de forma adecuada.
Bordes enrollados (epibolia), hiperqueratosis o falta de migración epitelial son señales de alarma.
En estos casos puede ser necesario:
- Reevaluar la etiología.
- Optimizar el control metabólico (especialmente en diabetes).
- Ajustar compresión en úlceras venosas.
- Considerar derivación vascular si hay sospecha de compromiso arterial.
Más allá del apósito: abordar la causa
La preparación del lecho no reemplaza el tratamiento etiológico.
- En úlceras venosas, la compresión es fundamental.
- En úlceras arteriales, la evaluación vascular es prioritaria.
- En pie diabético, el control glicémico y la descarga son esenciales.
Sin tratar la causa, cualquier preparación local será insuficiente.
El rol del equipo de salud en Chile
En nuestro país, la atención primaria juega un rol determinante en el manejo de heridas crónicas. La capacitación en preparación del lecho debería ser una prioridad, ya que permite:
- Disminuir tiempos de cicatrización.
- Reducir complicaciones.
- Disminuir hospitalizaciones.
- Mejorar calidad de vida del paciente.
Además, una correcta valoración inicial evita tratamientos ineficaces y gastos innecesarios.
Evaluación estructurada: clave para mejorar resultados
Implementar herramientas de valoración sistemática —como escalas de evaluación de heridas— permite objetivar avances y tomar decisiones basadas en evolución real.
Registrar:
- Dimensiones.
- Tipo de tejido.
- Exudado.
- Estado de la piel perilesional.
- Dolor.
Esto no solo mejora la práctica clínica, sino que respalda decisiones terapéuticas ante auditorías o derivaciones.
Conclusión
La preparación del lecho de la herida no es una técnica aislada, sino una estrategia integral que optimiza las condiciones biológicas para que la cicatrización ocurra.
No se trata del apósito más moderno ni de la tecnología más costosa. Se trata de:
✔ Evaluar correctamente.
✔ Eliminar tejido no viable.
✔ Controlar biocarga.
✔ Mantener humedad equilibrada.
✔ Abordar la causa de fondo.
En el contexto chileno, fortalecer este enfoque puede marcar una diferencia significativa en la evolución de miles de pacientes con heridas crónicas.
Porque antes de pensar en qué cubrir, debemos preguntarnos:
¿Está realmente preparado el lecho para cicatrizar?
Referencias bibliográficas
- Schultz GS, Sibbald RG, Falanga V, Ayello EA, Dowsett C, Harding K, et al. Wound bed preparation: a systematic approach to wound management. Wound Repair Regen. 2003;11 Suppl 1:S1–28.
- European Wound Management Association (EWMA). Position Document: Wound Bed Preparation in Practice. London: MEP Ltd; 2004.
- Leaper DJ, Schultz G, Carville K, Fletcher J, Swanson T, Drake R. Extending the TIME concept: what have we learned in the past 10 years? Int Wound J. 2012;9 Suppl 2:1–19.
- International Wound Infection Institute (IWII). Wound Infection in Clinical Practice. 2022 Update. Wounds International; 2022.
- Winter GD. Formation of the scab and the rate of epithelialization of superficial wounds in the skin of the young domestic pig. Nature. 1962;193:293–4.
- European Wound Management Association (EWMA). Management of patients with venous leg ulcers: Challenges and current best practice. J Wound Care. 2016;25 Suppl 6:S1–67.
- Conte MS, Bradbury AW, Kolh P, White JV, Dick F, Fitridge R, et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69(6S):3S–125S.e40.
- International Working Group on the Diabetic Foot (IWGDF). IWGDF Guidelines on the prevention and management of diabetic foot disease. 2023 update.
- Sibbald RG, Woo K, Ayello EA. Increased bacterial burden and infection: the story of NERDS and STONES. Adv Skin Wound Care. 2006;19(8):447–61.
- Cutting KF, White RJ. Criteria for identifying wound infection—revisited. Ostomy Wound Manage. 2005;51(1):28–34.

Deja una respuesta