Las heridas crónicas representan un desafío significativo para la salud pública debido a su elevada frecuencia y a las consecuencias que generan tanto en los pacientes como en los sistemas de atención sanitaria. En Chile, se calcula que cerca de 170.000 personas conviven con algún tipo de úlcera o lesión de difícil cicatrización.
A diferencia de las heridas agudas, estas lesiones no progresan a través de las fases normales de cicatrización. El proceso fisiológico habitual incluye una fase inflamatoria inicial, seguida de una fase proliferativa y una fase final de remodelación tisular. Sin embargo, en las heridas crónicas este mecanismo se encuentra alterado, permaneciendo en un estado inflamatorio mantenido que impide la correcta regeneración del tejido y favorece la cronificación de la lesión.
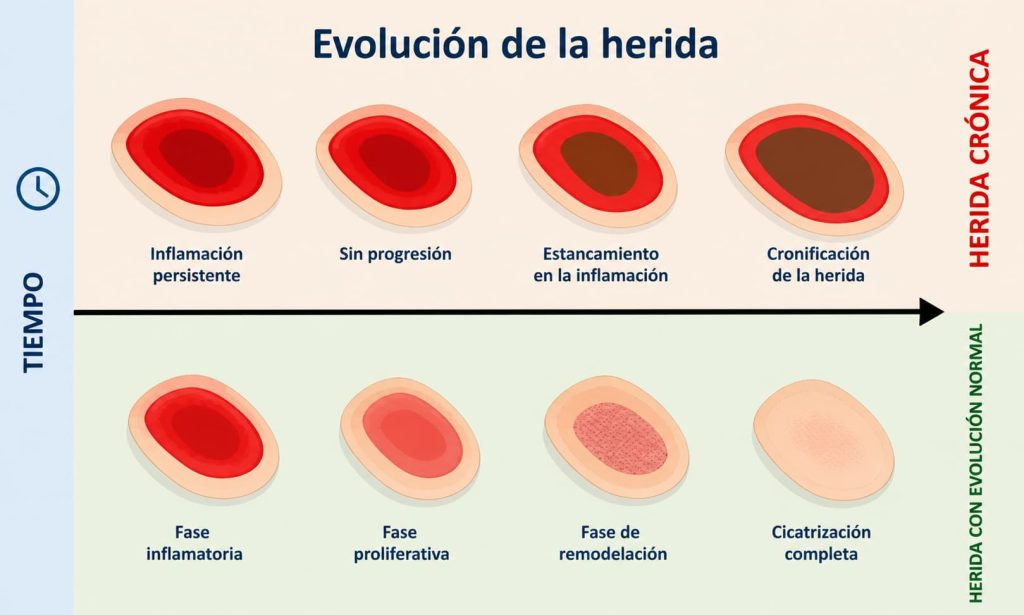
Constituyen un problema de salud pública creciente en Chile, con un impacto significativo tanto en la calidad de vida de los pacientes como en la sostenibilidad del sistema sanitario. Bajo este término se agrupan principalmente las úlceras venosas, las úlceras del pie diabético y las lesiones por presión, todas ellas caracterizadas por una cicatrización lenta o estancada, habitualmente más allá de las 4–6 semanas (1,2).
Uno de los factores que explica su relevancia es el envejecimiento progresivo de la población chilena. A medida que aumenta la esperanza de vida, también lo hacen las enfermedades crónicas asociadas, como la diabetes mellitus, la insuficiencia venosa crónica y la enfermedad arterial periférica, todas ellas estrechamente relacionadas con la aparición de heridas de difícil cicatrización (3,4). En el caso de la diabetes, la evidencia señala que entre un 19% y un 34% de los pacientes desarrollarán una úlcera en el pie a lo largo de su vida (5), y una proporción importante de estas lesiones puede evolucionar hacia la amputación si no se manejan de forma adecuada.
En Chile, el pie diabético representa una de las principales causas de hospitalización y amputación no traumática. Datos recientes indican que hasta el 68% de las amputaciones están relacionadas con la diabetes, lo que refleja la necesidad de mejorar tanto la prevención como el abordaje precoz (6). La detección tardía, la falta de acceso a cuidados especializados y la variabilidad en la práctica clínica son algunos de los factores que contribuyen a estos resultados (7).
Las úlceras venosas, por su parte, constituyen la forma más frecuente de herida crónica, representando entre el 70% y el 90% de los casos (8). Estas lesiones están asociadas a hipertensión venosa mantenida y, sin un tratamiento adecuado, tienden a recurrir. La evidencia internacional es clara al respecto: la terapia compresiva es el pilar fundamental del tratamiento y su ausencia se asocia a una baja tasa de cicatrización (9).
Otro grupo relevante son las lesiones por presión, especialmente en pacientes mayores, inmovilizados o con comorbilidades. Estas lesiones no solo incrementan el riesgo de infección y mortalidad, sino que también generan un importante coste sanitario y social (10). Su aparición está estrechamente vinculada a la calidad de los cuidados, por lo que son consideradas un indicador de calidad asistencial (2).
Más allá de la etiología, todas las heridas crónicas comparten un elemento común: la dificultad en la implementación de las recomendaciones basadas en la evidencia. Guías internacionales coinciden en la importancia de un abordaje estructurado que incluya la valoración etiológica, el control de la infección, el manejo del exudado, el desbridamiento y, en el caso del pie diabético, la descarga de la presión (5,11). Sin embargo, la aplicación de estas medidas en la práctica clínica diaria sigue siendo inconsistente.
En este contexto, el fortalecimiento de la formación de los profesionales sanitarios, la creación de equipos multidisciplinares y la educación del paciente se posicionan como estrategias clave. La evidencia demuestra que hasta el 85% de las amputaciones podrían prevenirse mediante intervenciones tempranas y estructuradas (5,11).
En conclusión, las heridas crónicas en Chile representan un desafío clínico y organizativo de primer orden. Su abordaje requiere no solo conocimiento científico, sino también la capacidad de trasladar esa evidencia a la práctica diaria. Mejorar la prevención, la detección precoz y la adherencia a las guías clínicas es fundamental para reducir su impacto y mejorar los resultados en salud.
Bibliografía (Vancouver)
- Frykberg RG, Banks J. Challenges in the treatment of chronic wounds. Adv Wound Care (New Rochelle). 2015;4(9):560–582.
- European Pressure Ulcer Advisory Panel (EPUAP), National Pressure Injury Advisory Panel (NPIAP), Pan Pacific Pressure Injury Alliance (PPPIA). Prevention and treatment of pressure ulcers/injuries: Clinical practice guideline. 2019.
- Ministerio de Salud de Chile. Encuesta Nacional de Salud 2016–2017. Santiago: MINSAL; 2017.
- Organización Mundial de la Salud (OMS). Informe mundial sobre el envejecimiento y la salud. 2015.
- International Working Group on the Diabetic Foot (IWGDF). IWGDF Guidelines 2023. Disponible en: https://iwgdfguidelines.org
- El Mostrador. Pie diabético en Chile: hasta el 68% de las amputaciones ocurre en pacientes con diabetes. 2026.
- Armstrong DG, Boulton AJM, Bus SA. Diabetic foot ulcers and their recurrence. N Engl J Med. 2017;376:2367–2375.
- O’Meara S, Cullum N, Nelson EA. Compression for venous leg ulcers. Cochrane Database Syst Rev. 2012.
- Wounds UK. Best practice statement: Compression hosiery. 2016.
- Padula WV, Delarmente BA. The national cost of hospital-acquired pressure injuries in the United States. Int Wound J. 2019;16(3):634–640.
- Wounds International. International consensus: Prevention and management of diabetic foot disease. 2023–2026.

Deja una respuesta