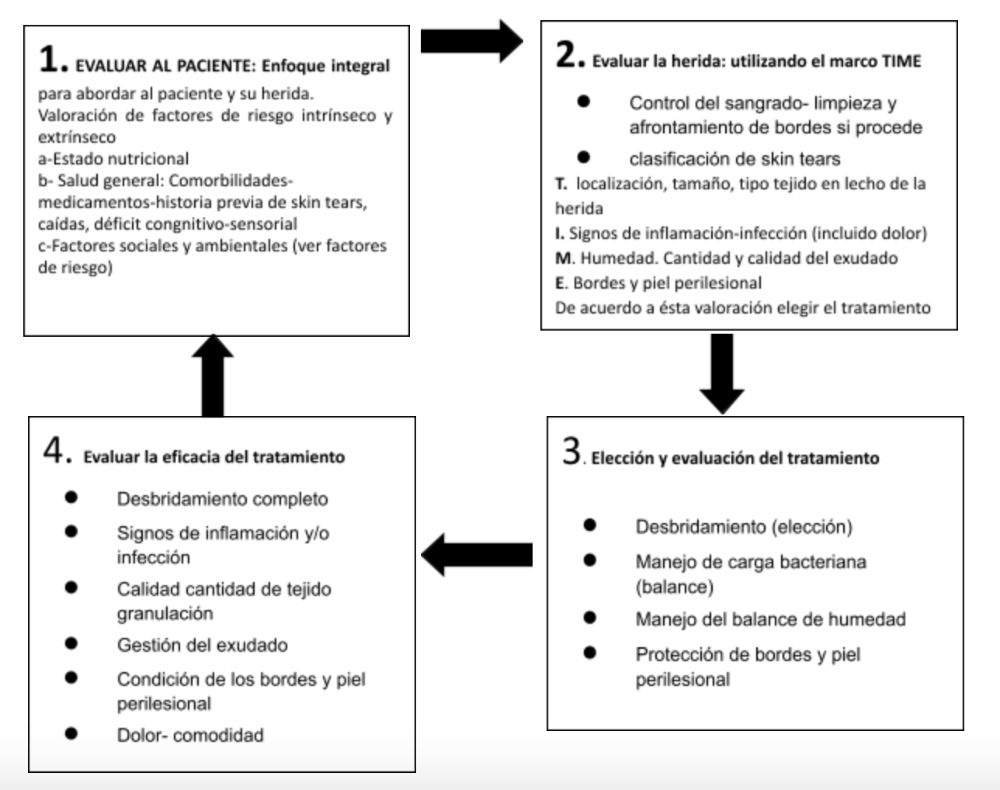
El abordaje del manejo avanzado del paciente portador de Skin Tears debe ser integral ya que como fue señalado anteriormente se debe valorar también factores relacionados con factores de riesgo intrínseco y extrínseco que pudieran dificultar el proceso de cicatrización.
El objetivo de la curación avanzada es lograr que la herida cicatrice en el menor tiempo posible y al menor coto razonable utilizando productos y soluciones que garanticen excelentes resultados desde el punto de vista de reducción de morbilidad, dolor y costos asociados.
El siguiente esquema resume el abordaje integral del paciente portador de Skin Tears
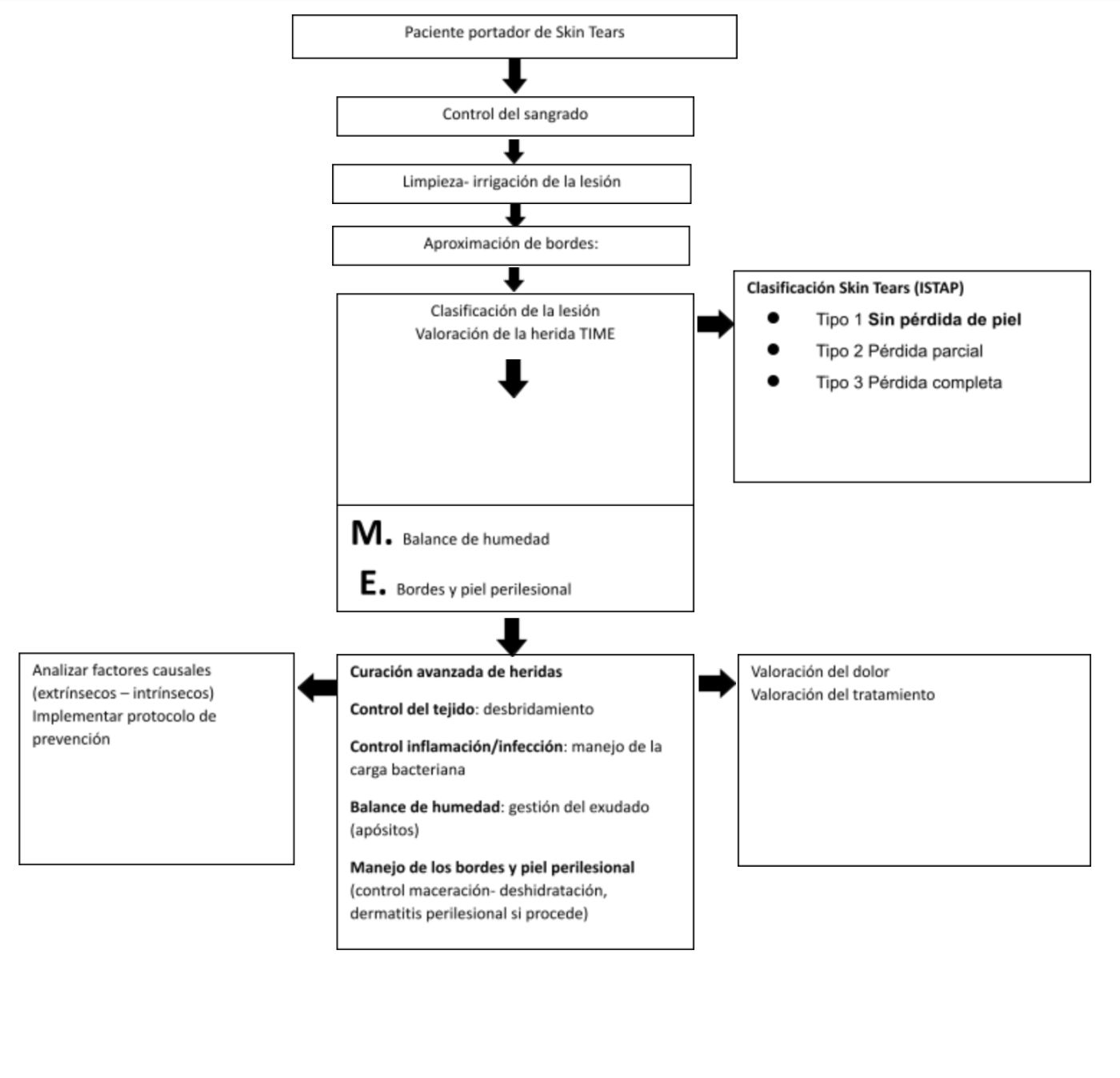
Algoritmo de decisión para el manejo del paciente portador de Skin Tears9-10
FUNDAMENTOS DE LA CURACIÓN AVANZADA (TIME IN PRACTICE)
Tal y como muestra el algoritmo presentado anteriormente, lo primero que debemos hacer cuando manejamos una Skin Tears es: el control del sangramiento, limpieza e irrigación del lecho de la herida y afrontamiento de los bordes en Skin Tears Tipo 1 y 2.
Control del sangramiento: aplicar presión y elevar la extremidad si procede. Cuando el control del exudado es el objetivo principal, se pueden utilizar apósitos para controlarlo, por ejemplo: apósitos de alginato de calcio.
Una vez limpio el lecho de la herida se procede a la clasificación y a la valoración de la herida utilizando el marco TIME, el que nos permitirá evaluar el tipo de tejido presente en el lecho de la herida, la presencia de signos de inflamación y/o infección. Importante es decir que el manejo de la Skin Tears seguirá el mismo principio general del manejo avanzado de heridas.
La preparación del lecho de la herida es la base de la curación avanzada y sus pilares son: el desbridamiento, la limpieza y descontaminación (manejo de la carga bacteriana) y el control de la humedad.
El concepto de preparación del lecho de la herida, es el manejo de la herida a fin de acelerar la curación endógena y/o para facilitar la efectividad de otras medidas terapéuticas (Falanga, 2000; Schultz et al 2003) La preparación del lecho de la herida es el primer paso que debemos dar cuando iniciamos la curación avanzada. El concepto permite que el clínico se focalice en optimizar las condiciones del lecho de la herida y es un enfoque que debería ser siempre considerado en heridas crónicas o de difícil cicatrización. La preparación del lecho de la herida permite focalizarse sistemáticamente en todos los componentes que influyen en que la herida no cicatrice, identificando la causa del problema e implementando un plan de cuidados orientados a promover y conseguir la cicatrización de la herida y evitar las recidivas.
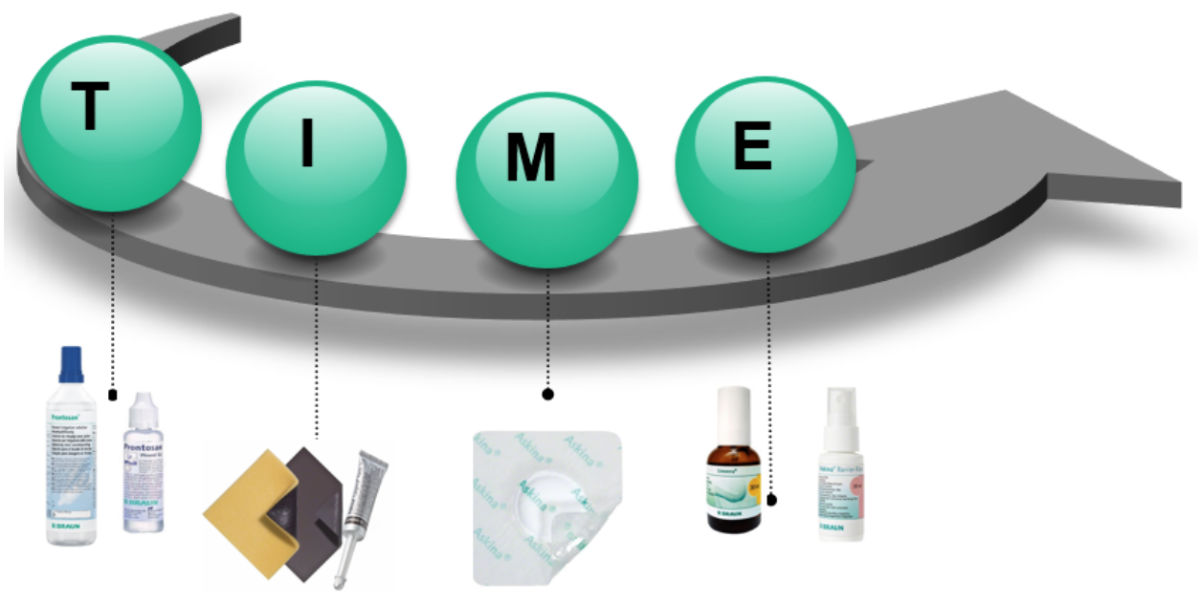
El marco TIME
Para promover la implementación de la preparación del lecho de la herida, se desarrolla el acrónimo TIME (Schultz et al 2003). El marco TIME resume los cuatro componentes de la preparación del lecho de la herida.
- T. Manejo del tejido
- I. Control de la inflamación e infección
- M. Balance de humedad
- E. Manejo de los bordes epiteliales y piel perilesional
Es una herramienta práctica y útil para identificar las barreras que impiden la cicatrización a fin de promoverla.
Aplicando los principios de la preparación del lecho de la herida a través del marco TIME en pacientes portadores de Skin Tears
1. T- Tejido: Identificar y describir claramente que tipo y características del tejido que cubre el lecho de la herida. Tres tipos de tejido pueden encontrase sobre el lecho y pueden coexistir los tres en una misma lesión. Hay que documentar clasificación, localización, tiempo de la lesión y dimensiones (largo, ancho, profundidad)
La forma de conseguir remover ese el tejido necrótico, la escara y/o el tejido desvitalizado es seguir una secuencia de: limpieza- descontaminación y desbridamiento.
El tejido necrótico y desvitalizado también llamado esfacelo deben ser removidos a fin de promover la cicatrización. Su presenta está asociada a una mayor respuesta inflamatoria, además que impide la contracción de la herida obstaculizando la epitelización (Baharestani 1999). Es esencial que el lecho de la herida esté limpio, cubierto de tejido de granulación en donde presencia de la matriz extracelular favorezca la migración de células epiteliales.
Limpieza- descontaminación de la lesión: una Skin Tears sin complicaciones por ejemplo una en donde no exista tejido desvitalizado o necrótico, puede ser limpiada gentilmente con sustancias que no sean citotóxicas como: agua potable, agua estéril, suero fisiológico o limpiadores surfactantes. Estos deben ser aplicados a baja presión para no dañar y proteger el tejido de granulación (Leblanc et al 2013). La sangre seca debe ser removida gentilmente del colgajo.
Lave/irrigue la lesión de acuerdo a su protocolo local removiendo detritus o hematomas. Secar la piel perilesional con suaves toques
Cuando está instalado un apósito que requiere ser removido, es importante retirarlo evitando dañar o traumatizar el colgajo que pueda estar sobre el lecho de la herida (Skin Tears Tipo 1 y 2) y evitar también el daño a la piel perilesional. En éste aspecto sugiero la utilización de protectores cutáneos en base de silicona sin alcohol y los removedores de adhesivos disponibles en el mercado para evitar el trauma secundario a los adhesivos médicos.
Si el colgajo se encontrara torcido, debería ser reposicionado sobre el lecho de la herida, cubriendo en la medida de lo posible la mayor superficie. Si el colgajo está vital, debería ser limpiado gentilmente y el colgajo reposicionado utilizando, algodón humedecido, un dedo enguantado o unas pinzas.
Si el colgajo es difícil de reposicionar, éste debería ser humedecido o hidratado cubriéndolo con una gasa no tejida durante cinco a 10 minutos antes de reposicionarlo
Una Skin Tear con tejido desvitalizado o necrótico (Tipo 3), requerirá desbridamiento.
Desbridamiento: tejido desvitalizado es un foco para infecciones y su presencia prolonga la respuesta inflamatoria, inhibe la contracción de la herida y retrasa el proceso de cicatrización.
En el caso de las Skin Tears cuando el colgajo no está vital éste debe ser desbridado. Procedimiento que debe ser realizado con precaución intentando mantener el tejido viable y protegiendo la piel perilesional. Determinar la viabilidad del colgajo resulta a veces complicado debido a la presencia de hematomas, equimosis y púrpura senil frecuentemente asociados a Skin Tears.
Antes del desbridamiento de lesiones en extremidades inferiores se recomienda la valoración la perfusión.
Desbridamiento recomendado: autolítico utilizando hidrogeles y/o desbridamiento mecánico
2. I- Inflamación e infección: Es importante destacar que las skin tears son heridas agudas que pueden manifestar un incremento en la respuesta inflamatoria secundaria al trauma. Realizar un diagnóstico diferencial entre inflamación por trauma e infección.
Valorar signos de inflamación (calor, rubor, tumor), signos de infección y presencia de dolor. Valorar si el paciente fue vacunado contra el tétanos.
Todos los apósitos seleccionados para manejar infección en una herida son compatibles para ser utilizados en skin tears.
3. M- Humedad: Manejo del balance de humedad. Para la gestión del exudado, se pueden utilizar apósitos de curación avanzada: apósitos de espuma de poliuretano hidrófila, espumas con hidrogel seco apósitos de silicona, apósitos de alginato e hidrofibras. Asegurarse que el apósito seleccionado sea compatible con tejido frágil y sensible para no generar mayor trauma. El apósito debe ser seleccionado de acuerdo a la cantidad y calidad del exudado así como por factores individuales del paciente. En general no son altamente exudativas, salvo cuando están asociadas a edema.
4- E- Bordes epiteliales y piel perilesional: como son heridas agudas, deberían cicatrizar dentro de un periodo de 14 a 21 días. Proteger bordes y piel perilesional utilizando ácidos grasos hiperoxigenados, protectores cutáneos en base de silicona sin alcohol y removedores de adhesivos a fin de retirar apósitos sin traumatizar piel perlesional.
Recomendaciones de apósitos para el manejo de Skin Tears
- El apósito ideal para el tratamiento de las Skin Tears debe:
- Control sangrado
- Ser fácil de aplicar y retirar
- No causar trauma al ser removido
- Proveer una barrera anti roce y fricción
- Optimizar el ambiente fisiológico para la cicatrización (temperatura, pH, humedad, carga bacteriana)
- Ser moldeable y adaptable
- Proveer seguridad
- Que sea capaz de permanecer in situ por periodos prolongados (hasta 5-7 días)
- Que sea confortable y que incremente calidad de vida
- No tóxico y costo-efectivo (Carville and Smith, 2004; Wounds International, 2017)
La selección de los apósitos fue realizada por Leblanc et al en 2016 en base a lo que existe actualmente disponible en el mercado:
| Producto | Indicación | Skin tear type | Consideraciones |
|---|---|---|---|
| Apósitos de malla no adherente (malla de gasa impregnada, malla de silicona, petrolato) | Herida exudativa o seca | 1,2,3 | Mantienen el balance de humedad para diferentes niveles de exudado. Se remueven sin traumaPueden necesitar de un apósito secundario |
| Apósitos de espuma | Exudado moderado a abundante. Tiempo de duración de apósito hasta 7 días dependiendo del nivel de exudado | 2,3 | Preferir espumas sin adhesivo en pieles frágiles y sensibles para evitar trauma en el lecho y piel perilesional |
| Hidrogeles | Heridas secas. Proporciona humedad | 2,3 | Precaución: puede ocasionar maceración de la herida si está muy exudativa. Indicados para heridas con nulo- bajo exudado Se necesita apósito secundario |
| Pegamento para piel Skin glue | Para afrontar bordes de la herida | 1 | Utilizar dentro de las primeras 24 horas de ocurrida la lesión |
Alginato de calcio | Para heridas con exudado moderado a abundante. Con efecto hemostático | 1,2,3 | Utilizarlos en heridas con exudación moderada a abundante Necesita de un apósito secundario Con propiedades hemostáticas |
| Fibras gelificantes | Exudado abundante a moderado | 2, 3 | |
| Apósitos de acrílico transparentes y absorbentes | Bajo a moderado exudado. Cuando no hay evidencia de sangrado, pueden permanecer in situ por tiempo prolongado | Cuidado al removerlos Dejarlos en el lecho por tiempo prolongado especialmente en piel extremadamente frágil |
Consideraciones especiales para heridas infectadas**
| Producto | Indicaciones | Tipo de skin Tear | Consideraciones |
|---|---|---|---|
| Apósitos de plata (espumas, fibras, alginatos) | Amplio espectro antimicrobiano, incluidos microorganismos multiresistentes | 1, 2, 3 | Usar de acuerdo a protocolo Por no más de dos semanas y evaluarIndicado cuando hay infección o alta sospecha de infección Usar sin adhesivo si la piel está frágil y sensible |
| Apósitos de azul de metileno *** | Amplio espectro antimicrobiano, incluidos microorganismos multiresistentes | 1,2,3 |
**. Existen otros productos en nuestro mercado para controlar infección, pero en éste documento se expresan estas recomendaciones
***. Pueden no estar presentes actualmente en Chile
Más recomendaciones
- Marque el apósito con una flecha para indicar cual es la correcta dirección para su retiro y explicar esto claramente
- Utilizar removedores de adhesivo para removerlos con el mínimo trauma
- Tómese el tiempo para remover el apósito lentamente
- Considere el uso de protectores cutáneos de silicona libres de alcohol para proteger la piel perilesional (prevención de la dermatitis perilesional)
- Usar emolientes para fortalecer el estrato córneo y evitar lesiones futuras
- Continuar monitoreando la herida para detectar precozmente signos de infección
Consideraciones especiales para pacientes pediátricos (ISTAP)
- Asegúrese que todos los apósitos y productos son adecuados para su uso en neonatología y pediatría
- Compruebe que el uso de productos para curación avanzada en ésta población de pacientes no genera absorción sistémica o riesgo de toxicidad de la piel
- Promueva el retiro atraumático de los apósitos
Cintas para afrontamiento
Las heridas que cicatrizan por primera intensión han sido cerradas tradicionalmente con suturas o grapas. Debido a la fragilidad de la piel del anciano, las grapas y suturas estarían contraindicadas. En la población pediátrica, Quinn et al reportaron que el pegamento para piel fue el método más rápido e indoloro método con muy buen manejo de cicatriz en comparación con cintas de afrontamiento para manejar skin tears y laceraciones en niños.
Consideraciones especiales en pacientes con edema
El edema contribuye con el retraso del proceso de cicatrización independiente de la etiología de la herida. Cuando hay edema de extremidades inferiores existe más riesgo de desarrollar skin tears. Por otro lado cuando se desarrollan skin tears en las extremidades inferiores, hay que evaluar el riesgo de aparición de edema periférico. Es importante valorar el edema y cualquier grado de enfermedad vascular. El examen del estado vascular debería ser realizado antes de instalar terapia compresiva para drenar el edema (Índice tobillo-brazo).
Otros apósitos que podrían ser utilizados
- Apósitos de miel: De acuerdo al panel de expertos del ISTAP, los apósitos de miel podrían ser utilizados para el manejo de skin tears. Proveen humedad fisiológica que promueva la cicatrización. Johnson y Katzman han reportado efectos beneficiosos del uso de apósitos de miel. Leptospermum honey actúa por osmósis y se piensa que su pH ácido (3.5-4.5) ayuda a modular el pH de la herida, contribuyendo con la acidificación del lecho de la herida que favorece la cicatrización (Acton y Dunwood, 2008; Chaiken 2010).
La aplicación de miel provee un suplemento fisiológico no tóxico de peróxido de hidrógeno al lecho de la herida y la actividad osmótica de la piel arrastra el fluido intersticial del lecho de la herida promoviendo el desbridamiento autolítico (Amaya 2015).
- Apósitos de Polihexanida: La Polihexanida es un antimicrobiano de amplio espectro selectivo, utilizado en la actualidad para la preparación del lecho de la herida. Si las condiciones del lecho lo requieren, éste podría ser utilizado para el manejo de skin tears. Las presentaciones actuales son: polihexanida-betaína en solución y gel. También existen disponibles apósitos de espuma, mallas y fibras impregnadas en PHMB. Debido a sus propiedades antimicrobianas y de acuerdo a las necesidades del lecho de la herida, la Polihexanida podría utilizarse para el manejo de Skin Tears. (Mayor información en el consenso 2018 Wound Antisepsis)

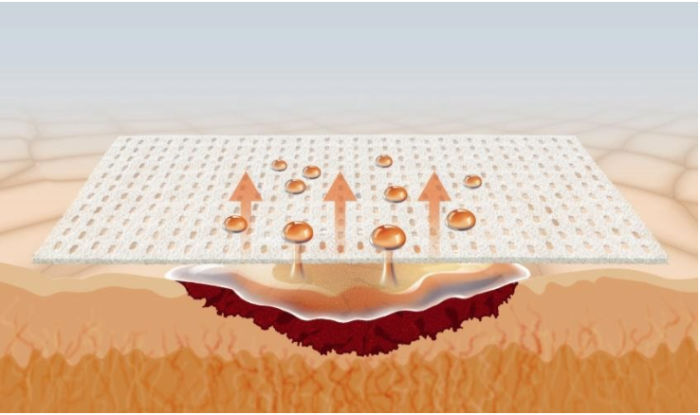
Estructura del poro y combinación con diferentes capas:
Permite una mejor gestíon del exudado. “Hidroactivo”
Sin riesgo de crecimiento de tejido. granulación en poro

Apósitos NO recomendados por ISTAP
- Apósitos de yodo: deshidratan el lecho de la herida, bordes y piel perilesional. Una piel seca y deshidratada en un factor de riesgo de skin tears (Leblanc et al, 2016)
- Apósitos hidrocoloides y apósitos transparentes adhesivos: ambos tienen un adhesivo muy potente y han estado relacionados con skin tears secundarias a adhesivos médicos. Por lo tanto, no estarían recomendados para el tratamiento de skin tears ni en aquellos pacientes con alto riesgo de desarrollarlas.
- Apósitos de gasa: no estarían recomendados para el manejo de skin tears, ya que no fijan el colgajo y existe un alto riesgo de desplazamiento de éste al cambiar el apósito secundario, incrementando el riesgo de necrosis de la piel (Nursing Times, 2003)
EVALUAR LOS RESULTADOS DE LAS INTERVENCIÓN EN PREVENCIÓN Y TRATAMIENTO
1. Determinar si los resultados obtenidos se ajustan a los objetivos planteados
La literatura señala que la primera estrategia para el manejo de las Skin Tears es la prevención. Controlando los factores de riesgo modificables es posible mantener la salud de la piel y evitar la lesión. Si la lesión no puede ser evitada, ésta debería cicatrizar en un plazo de 21 días.
2. Valorar al paciente, la herida, medio ambiente para determinar si los objetivos se alcanzaron
Si la lesión no cierra en un plazo de 21 días, valorar todas las barreras que pudieran estar interfiriendo con el proceso de cicatrización. Valorar riesgo de traumas repetidos y comorbilidades. Valorar el lecho de la herida, el tipo de tratamiento proporcionado y el medio ambiente a fin de determinar factores que estarían retrasando la cicatrización.
3. Asegurar sostenibilidad en el programa de prevención y reducción de los riesgos de ocurrencia
La implementación de un programa de prevención y tratamiento de skin tears sostenible requiere del apoyo de lo clínico y lo administrativo y de gestión. La incidencia y prevalencia de estas lesiones debería monitorearse ya que atentan contra la seguridad del paciente y generan costos adicionales.
Referencias
- Rumbo Prieto JM, Palomar- Llatas F. Lesiones cutáneas laceradas (Skin Tears) ¿Qué sabemos de ellas? https://www.researchgate.net/publication/281060356_
- International Skin Tears Advisory Panel ISTAP. Le Blanc K, Baranoski S: International Skin Tear Advisory Panel. Skin Tear: Best practices for care and prevention
https://journals.lww.com/…/Skin_tears__Best_practices_for_care - Prevalence of skin tears in a long-term care facility. J Wound Ostomy Continence Nurs. 2013 Nov-Dec; 40(6):580-4. doi: 10.1097/WON.0b013e3182a9c111 https://www.ncbi.nlm.nih.gov/pubmed/24097069
- Hawk J, Shannon M. Prevalence of Skin Tears in Elderly Patients: A Retrospective Chart Review of Incidence Reports in 6 Long-term Care Facilities Ostomy Wound Manage. 2018 Apr; 64 (4):30-36 https://www.ncbi.nlm.nih.gov/pubmed/29718815
- Kolarsick P, Kolarsick M, Goodwin C. Anatomy and Physiology of the Skin.
Journal of the Dermatology Nurses’ Association: July-August 2011 – Volume 3 – Issue 4 – p 203-213
doi: 10.1097/JDN.0b013e3182274a98
https://journals.lww.com/jdnaonline/fulltext/2011/07000/Anatomy_and_Physiology_of_the_Skin.3.aspx - Levakov A, Vucković N, Dolai M, Kaćanski MM, Bozanić S. Age-related skin changes
Med Pregl. 2012 May-Jun;65(5-6):191-5. https://www.ncbi.nlm.nih.gov/pubmed/22730701 - Rhian E. Gittins E. Prevention and management of skin tears. All Wales tissue viability nurse forum. www.welshwoundnetwork.org/download_file/185/147/
- Worcestershire Health and Care. NHS Trust. The prevention and management of skin tears and lacerations.
https://www.hacw.nhs.uk/EasySiteWeb/GatewayLink.aspx?alId - ISTAP Best Practice Recommendations for the prevention and management of skin tears in aged skin 2018 https://www.woundsinternational.com/resources/details/istap-best-practice-recommendations-prevention-and-management-skin-tears-aged-skin
- LeBlanc K, Woo K et al. Best practice recommendations for the prevention and management of skin tears. Canadian Association of Wound Care. Wounds Canada. 2018. https://www.woundscanada.ca/docman/public/health-care-professional/bpr-workshop/552-bpr-prevention-and-management-of-skin-tears/file
- Martinez Cuervo et al. La efectividad de los ácidos grasos hiperoxigenados en el cuidado de la piel perilesional, la prevención de úlceras por presión, vasculares y de pie diabético. http://scielo.isciii.es/pdf/geroko/v20n1/41helcos.pdf
- Giménez Arnal A.M. Ácido linoleico e implicancias médicas. http://www.inocua.org/site/Archivos/investigaciones/art11292.pdf
