Para poder aplicar de manera coherente los insumos y productos que en la actualidad se encuentran disponibles para tratar las heridas crónicas, es necesario primero saber algo acerca del proceso de cicatrización de las heridas crónicas. Esto nos permitirá conocer en que etapa se encuentra la herida y por tanto cuales serían las necesidades reales lo que orienta bastante la elección de los insumos a utilizar.
Las heridas crónicas se manifiestan como una complicación en un paciente portador de una enfermedad crónica no transmisible. Es decir, son consecuencia de una patología concomitante y ese es un factor que las diferencia de las heridas agudas. Esta enfermedad subyacente induce a hipoxia, isquemia, alteraciones neurológicas (neuropatía) e infección.
Las heridas agudas siguen el curso de la cicatrización normal pasando de la fase inflamatoria que se caracteriza por la formación del coágulo de fibrina y la limpieza que ocurre en el sitio de la lesión a cargo de células como los macrófagos y leucocitos polimorfonucleares. La fase inflamatoria es seguida por la fase de proliferación en la cual se inicia la formación del tejido de granulación y se sintetiza la matriz extracelular para la formación de la nueva piel. En ésta fase es relevante el papel que juegan los fibroblastos de la dermis,responsables de la síntesis de colágeno. El proceso de cicatrización se completa con la fase de remodelación que se inicia con el cierre completo de la herida y la formación irremediable de una cicatriz. Importante es decir que ésta fase puede durar entre 18 meses a 2 años.
Las heridas crónicas siguen otro patrón en el proceso de cicatrización, el que se encuentra alterado tanto por la patología concomitante del paciente como por factores extrínsecos e intrínsecos que afectan también inciden en el retardo del proceso de cicatrización como la microbiota de la herida, desnutrición, alteraciones neurológicas y vasculares y algunos medicamentos entre otras.
Las fases del proceso de cicatrización de las heridas crónicas
Fase inflamatoria: a diferencia de lo que ocurre en las heridas agudas, ésta fase se divide en necrosis y limpieza. La fase de necrosis se caracteriza por la formación de una escara seca que cubre total o parcialmente el lecho de la herida. En ésta fase el exudado es nulo. La fase de limpieza, llamada también “detersión, ocurre al desbridar la placa necrótica quedando el lecho de la herida cubierto total o parcialmente por tejido desvitalizado llamado también esfacelo. En esta fase el exudado puede ser moderado o abundante. Ambos tejidos NO SON VIABLES y deben ser removidos ya que representan una barrera para el proceso de cicatrización. Nunca olvidar que solo una herida limpia cicatriza, de allí la importancia del desbridamiento como uno de los pilares fundamentales de la preparación del lecho de la herida. Una vez que se desbrida la herida, se incrementa su tamaño por lo que también se espera un incremento del nivel de exudado.
(Esquema de elaboración propia)
Fase inflamatoria heridas crónicas: necrosis y detersión caracterizada por la presencia de abundante esfacelo.
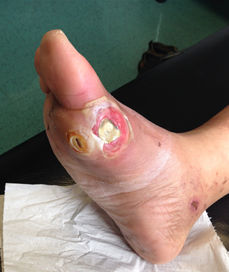
FASE INFLAMATORIA: NECROSIS
- Tejido necrótico: inadecuado aporte de sangre-oxígeno
- Contiene células muertas y detritus
- Formado por la fragmentación de células muertas
- Tejido necrótico a vascular que puede describirse como esfacelo o como costra.
- El esfacelo es blando y presenta colores negro, grises, cremas o verdes
- La costra es rígida y de color negro
- Constituye un medio ideal para el crecimiento bacteriano
- Su presencia retarda el proceso de cicatrización
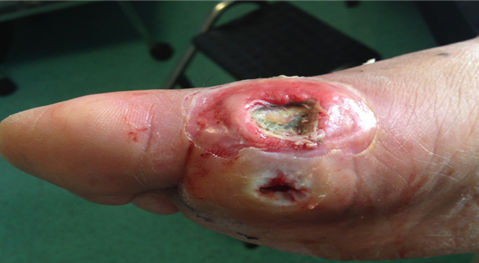
FASE DETERSIÓN
- Presencia de tejido fibrinoso dehiscente sobre la superficie de la herida, compuesto de restos celulares, fibrina, exudado y bacterias.
- Color amarillento, gris claro.
- Un color verde puede ser signo de infección
- Puede ser denso y adherido o friable gelatinoso fácil a retirar
- Su presencia retarda el proceso de cicatrización
- Cuando se retira el tejido dehiscente, el nivel de exudado tiende a aumentar
La fase de proliferación y reparación en una herida crónica, se caracterizan por la formación del tejido de granulación una vez que del lecho de la herida se ha removido completa o parcialmente todo tejido no viable, hecho que fomenta la formación de éste tejido granulatorio muy vascularizado. Finaliza con el cierre de la herida o epitelización, donde las células epiteliales de los bordes migran hasta completar el cierre de la herida que culmina con la formación del tejido cicatrizal.
Esquema de elaboración propia
Fase de granulación y epitelización de una herida crónica
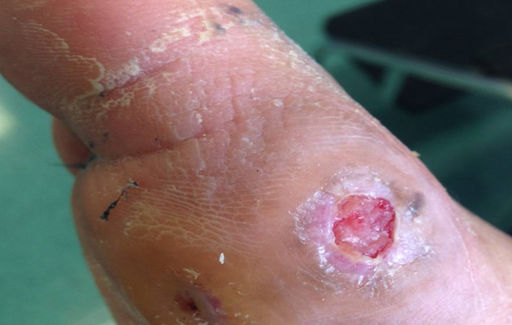
FASE DE GRANULACIÓN:
- Caracterizada por la presencia de tejido de granulación
- El tejido de granulación se multiplica para reemplazar la perdida de sustancia
- Color rojo, con diferentes tonalidades que permiten obtener una idea de su vitalidad.
- Rojo claro: insuficiente vitalidad,
- Rojo vivo: óptimo
- Rojo oscuro: exceso de granulación
- Tiene tendencia a sangrar fácilmente
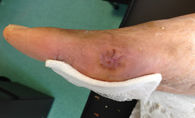
FASE EPITELIZACIÓN
- Caracterizada por la presencia de tejido epidérmico
- El epitelio avanza a partir de los bordes para cubrir el tejido de granulación y cerrar la herida
- Color rosado
- Inicialmente es frágil y necesita por lo tanto ser protegido
La curación avanzada o curación en ambiente húmedo fisiológico se sustenta en el cambio de paradigma de la cura tradicional de heridas. Hasta hace algunas décadas atrás, se pensaba que la herida cicatrizaba mejor en un medio seco con la consecuente formación de una costra. La curación tradicional se caracterizaba por la limpieza o irrigación con solución fisiológica y la cobertura de la herida por una gasa. La frecuencia de las curaciones era diaria y muy dolorosa para el paciente. Con los avances en investigación y desarrollo en heridas, pudimos comprender que pasa con el proceso de cicatrización de las heridas crónicas, que pasa molecularmente y que rol juega la microbiota de las heridas en la cicatrización. Se comprendió entonces que las células que participan en el proceso de cicatrización funcionan mejor en un medio húmedo. Por todo lo anterior, la industria desarrolla productos y soluciones para descontaminar heridas y gestionar el exudado a fin de mantener en el lecho con la humedad fisiológica que favorecería el proceso de cicatrización.
